Alterações reativas nas células são normalmente inespecíficas e independentes do fator causal. A infecção é uma causa comum, mas a reação também segue o trauma e concomitantemente reparação tecidual.
No caso da cérvix o trauma inclui medidas terapêuticas tais como cauterização, diatermia e laser.
Alterações celulares específicas são também vistas as quais alguns casos indicarão o fator estimulador provável. Tais alterações são vistas após radioterapia ou quando drogas citotóxicas ou esteróides foram dados. Infecções por vírus também podem produzir alterações específicas nas células. Além disso, reconhecendo mudanças reativas, é freqüentemente possível identificar o agente infeccioso no esfregaço cervical.
Agentes infecciosos
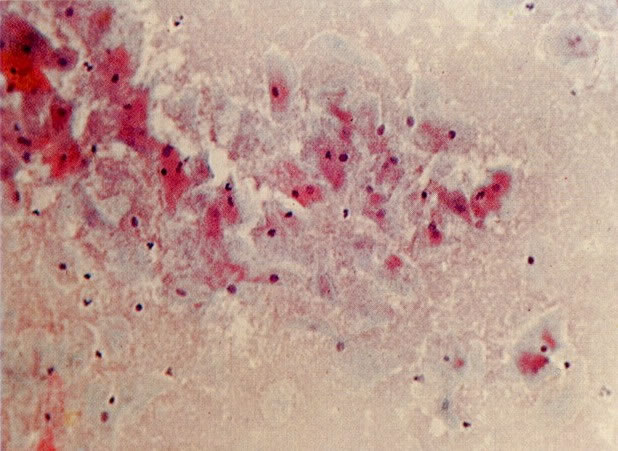
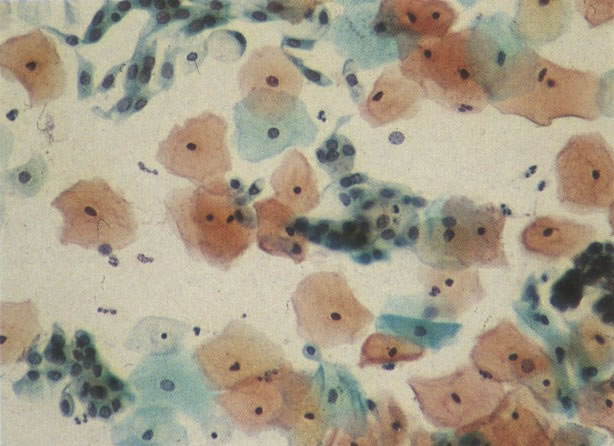
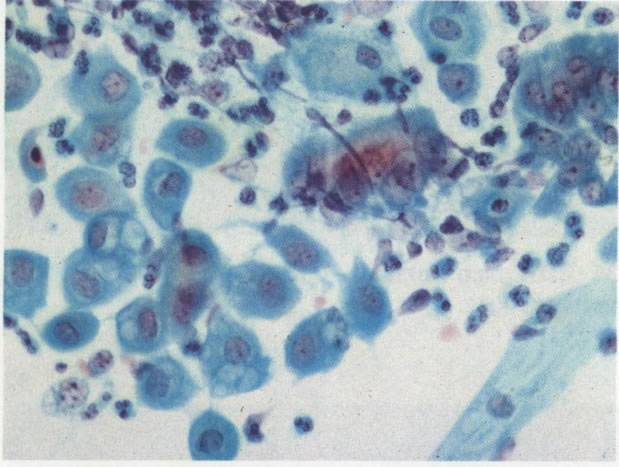
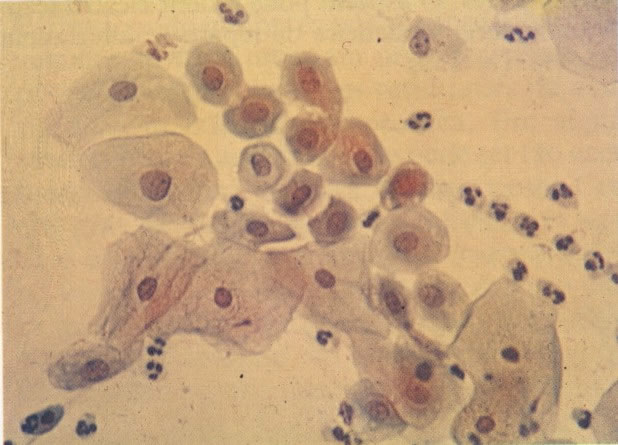
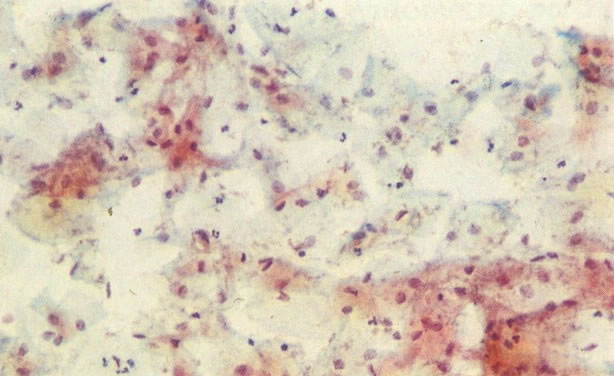
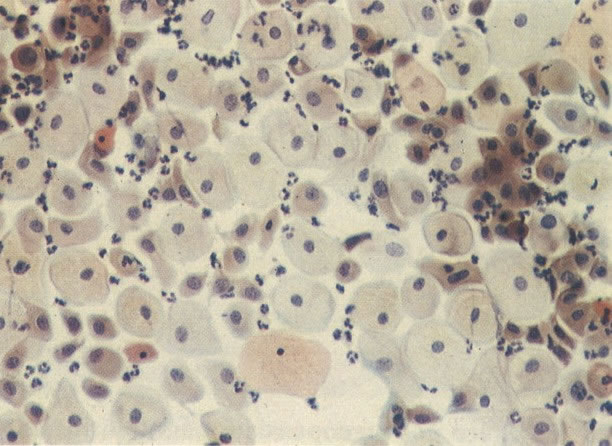
51. Infecção bacteriana. A flora bacteriana normal consiste de lactobacilos extras foram vistos em 6. Neste campo há uma névoa coccacea densa a qual indica infecção bacteriana, mas a cultura é necessária para identificar o agente responsável. (X 33)
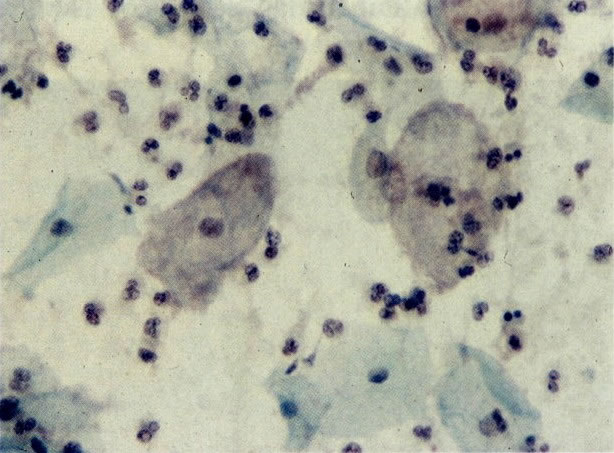
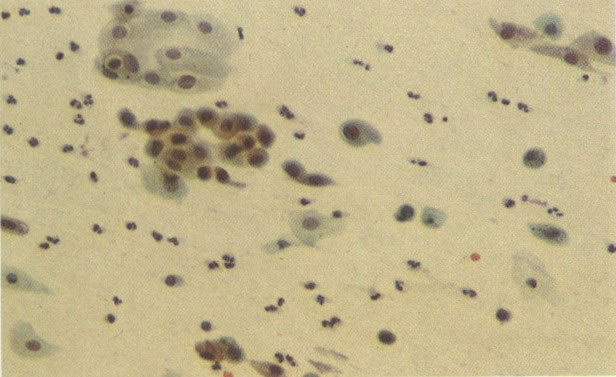
52. Infecção por Gardnerella: células alvo. Esses organismos eram originalmente classificados como Haemophilus vaginalis e foram reconhecidos como causadores de uma variedade específica de vaginites por Gardner e Dukes (1955). Foi mais tarde reclassificado como Corynebacterium vaginalis e agora referido como Gardnerella em tributo ao trabalho de Gardner. Em seu trabalho Gardner e Dukes descreveram células isoladas dispersas através do esfregaço, as quais tinham uma camada sobreposta de coco-bacilos. Estes foram chamados de “células alvo” e quando vistas no esfregaço indicam a presença de infecção por Gardnerella. Contudo, seria sensato confirmar por cultura, como um trabalho de Levison et al. (1979) e que sugere que a associação não é tão segura como foi indicada pelos autores iniciais. (X 160)
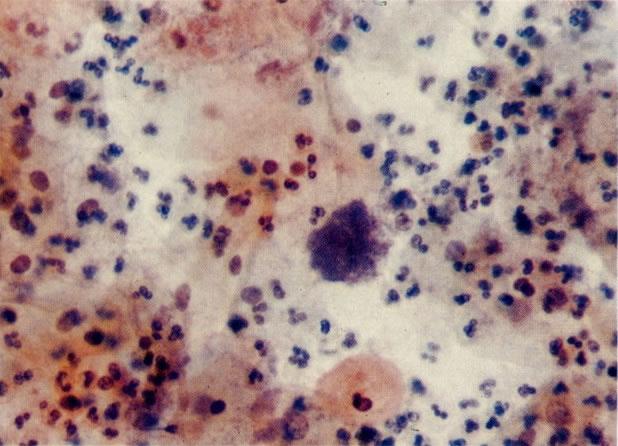
53. Grumos bacterianos. Bactérias podem apresentar-se como grumos densos, mas isto não é um achado específico e a cultura é necessária para identificar organismo causador. (X 160)
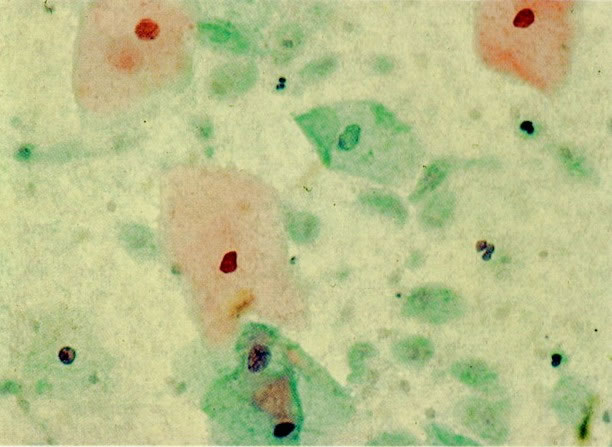
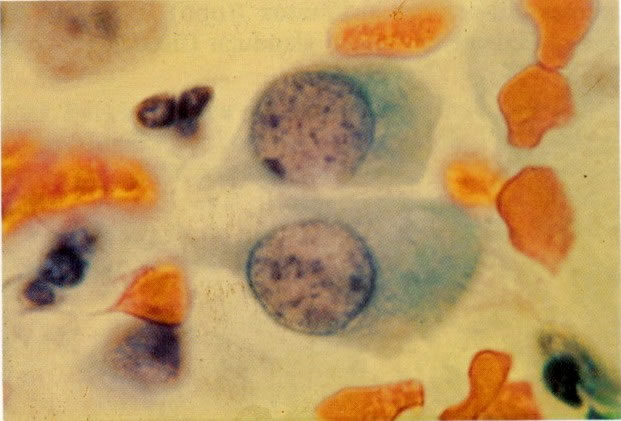
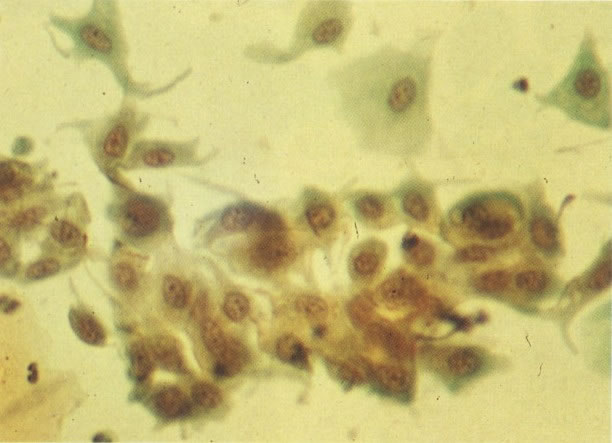
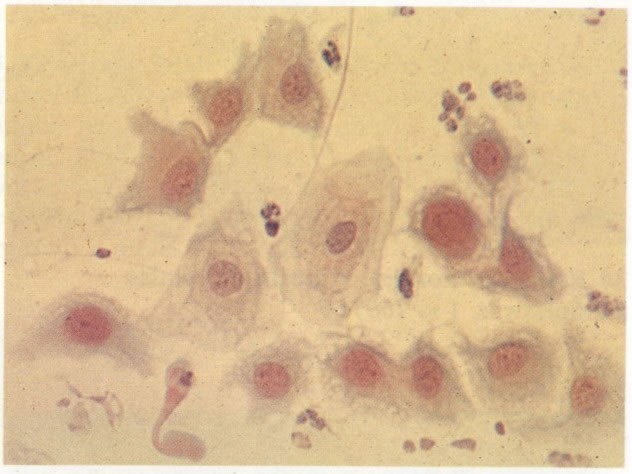
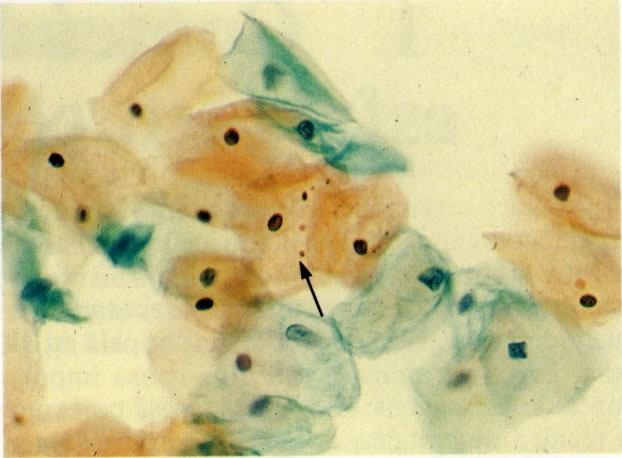
54. Trichomonas vaginalis. As tricomonas são uma das causas comuns de leucorréia e estão usualmente associados com infecção bacteriana mista, como visto neste campo. A reação à coloração, forma e tamanho destes microrganismos varia, mas neste exemplo eles aparecem como forma de pêras arredondadas com citoplasma cianófilo e núcleo claro, pequeno, alongado e excêntrico freqüentemente referidos como “olho de mongol”. Os flagelos não são vistos em material fixado álcool. (X 160)
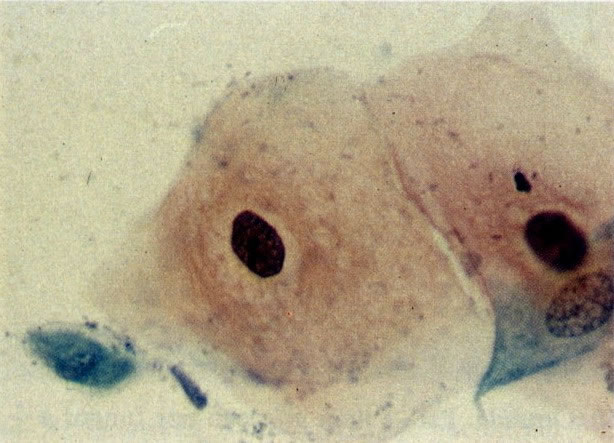
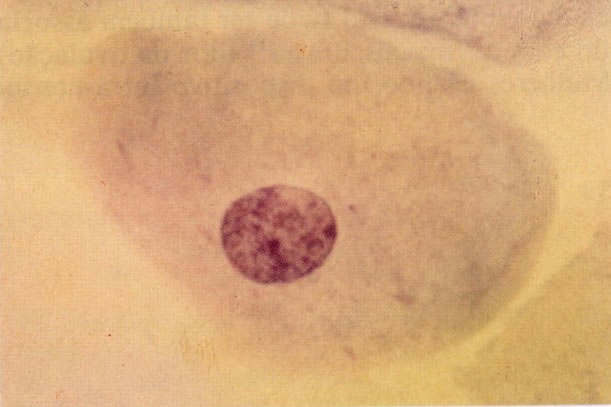
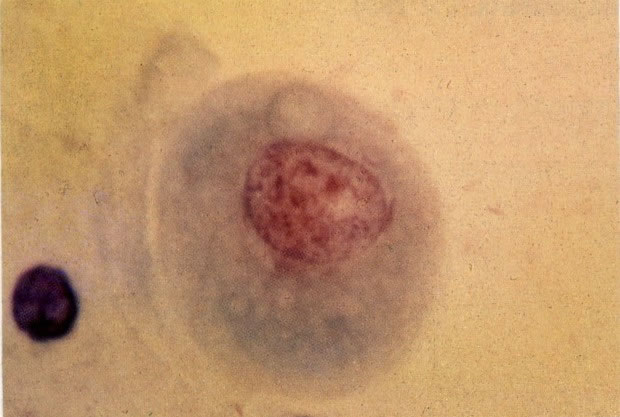
55. Trichomonas vaginalis. Em grande aumento este campo mostra mão única tricomona com células intermediárias as quais apresentou um fino halo perinuclear com bordas borradas. Esta é uma reação inflamatória não específica que deve ser distinguida dos halos maiores com bordas bem definidas vistos na coilocitose (ver 127 e seguintes). (X 400)
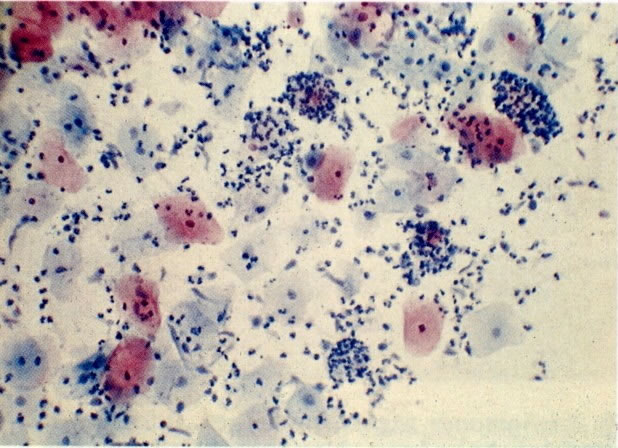
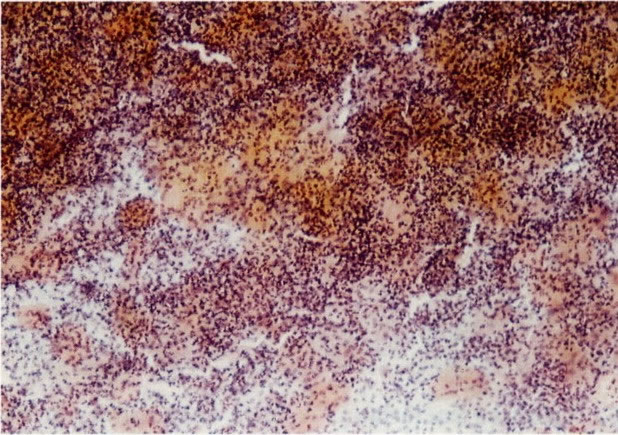
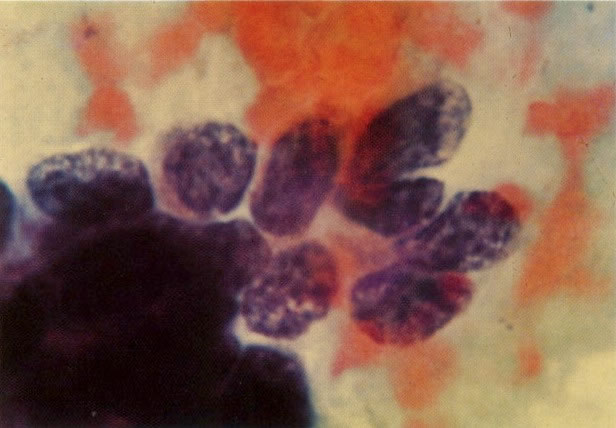
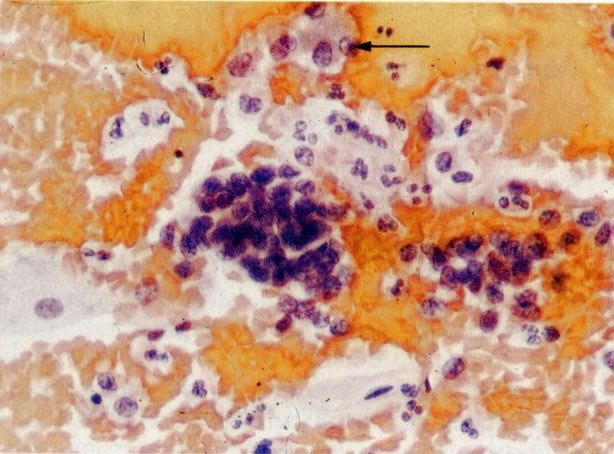
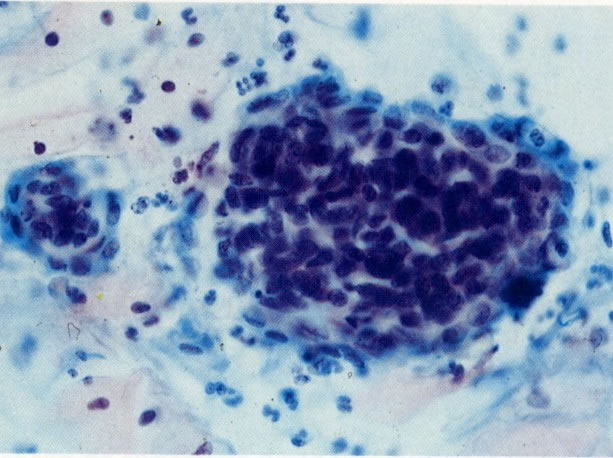
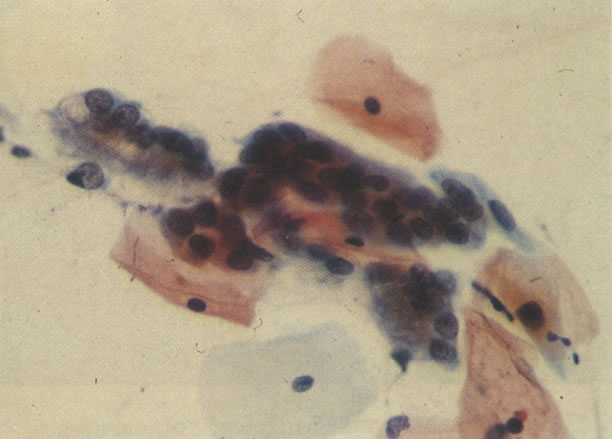
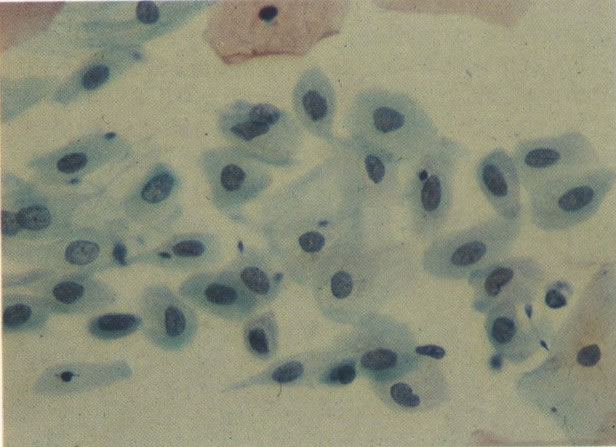
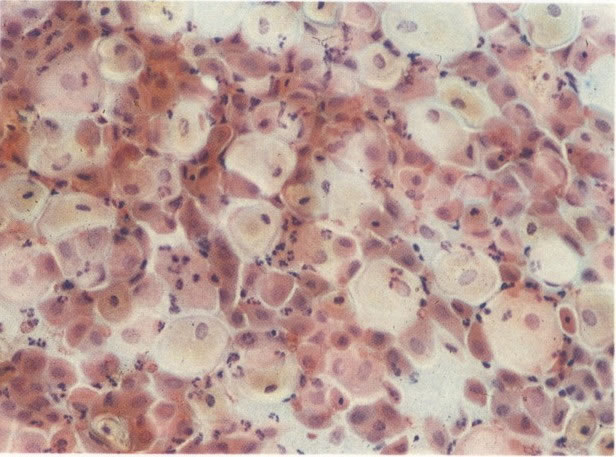
56.Trichomonas vaginalis: padrão de células inflamatório. Uma tricomoníase é freqüentemente o associado com um padrão celular inflamatório no qual os polimorfos rodeiam as células dando uma aparência de “chumbo grosso” ou “bala de canhão”. Este aspecto tem sido descrito como específico para a infecção por Trichomonas, mas uma aparência similar revista no esfregaço de pós-radiação (113) e deveria ocorrer em algumas infecções bacteriana. (X 62)
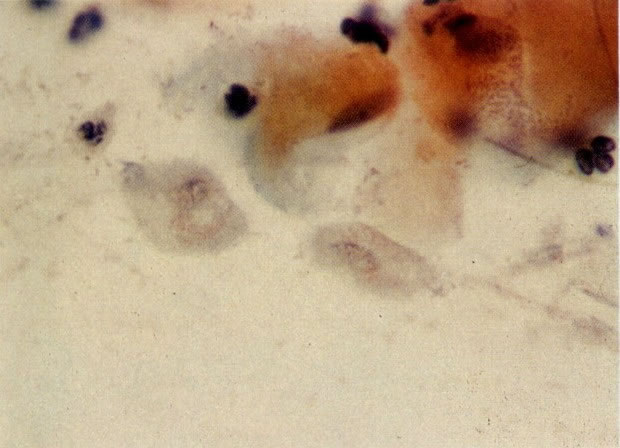
57. Trichomonas vaginalis. Ocasionalmente a tricomona tem os grânulos vermelhos no citoplasma como visto no campo. O significado disto não é conhecido. (X 400)
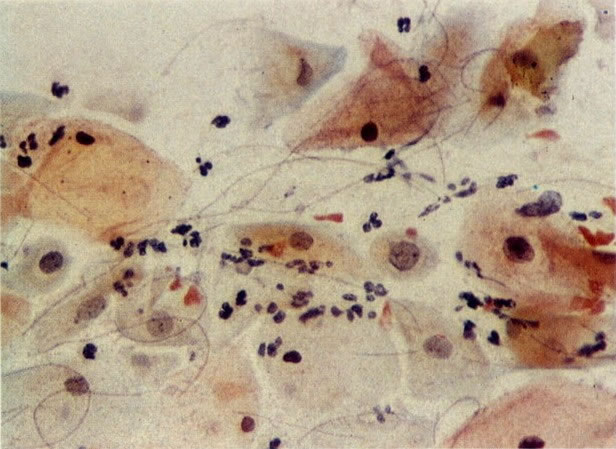
58. Trichomonas vaginalis e Leptothrix. Tricomona são freqüentemente vistas com Leptothrix saprófitas. Neste campo o Leptothrix é visto como umas ramificações finais as quais apresentam-se como uma linha isolada. Eles devem ser diferenciados da Candida. (X 160)
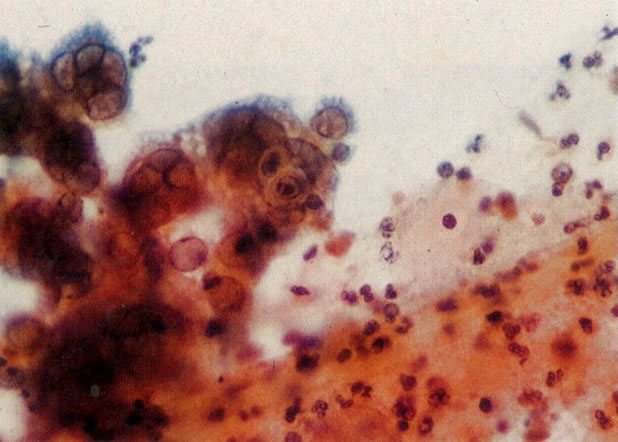
59. Trichomonas vaginalis e herpes. Infecções múltiplas são comuns. Neste campo tricomonas com citoplasma e eosinófilo são vista junto com uma nuvem bacteriana e células mostrando alterações citoplasmáticas causadas pela infecção do vírus herpes (ver 121 e seguintes). (X 160)
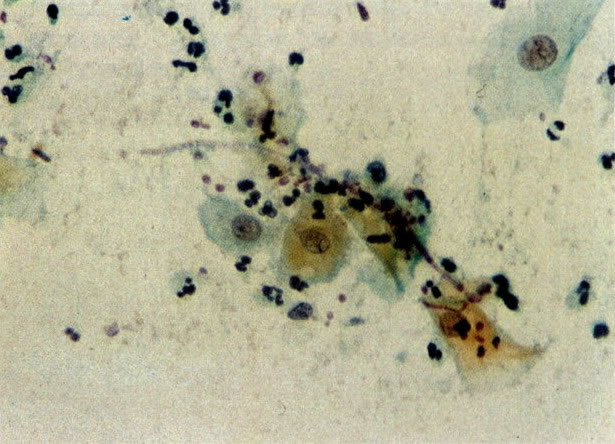
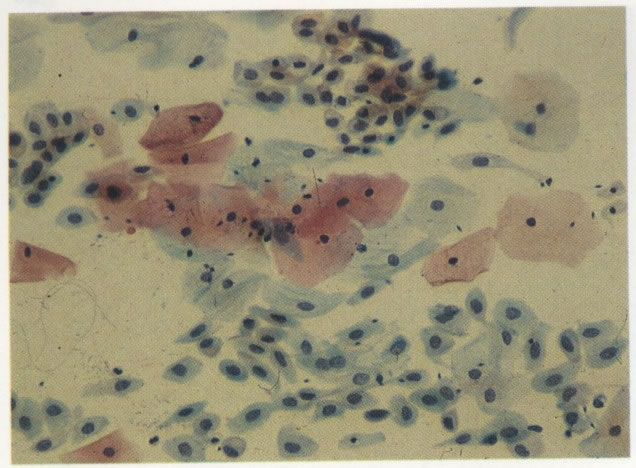
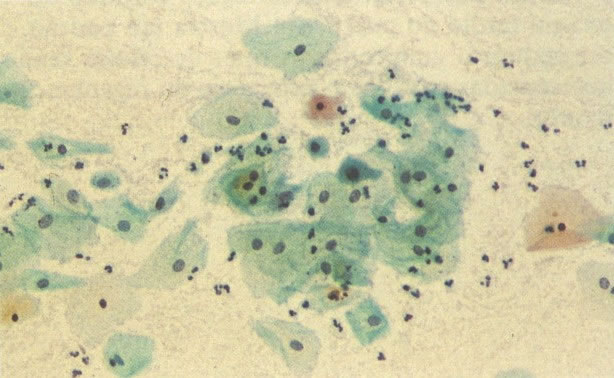
60. Candida. Esta é uma infecção por fungos à qual é comum durante a gestação e em mulheres usando contraceptivo oral. Isto causam uma leucorréia espessa, branca, com aspecto de leite coalhado sendo referida coloquialmente como “sapinho”. No esfregaço cervical é preferível identificar ambos, esporos e hifas como o visto neste campo, antes de estabelecer o diagnóstico. A hifas como visto neste campo, são vistas segmentadas e se parecem com uma dupla “linha de trem”. Comparar com Leptothrix em 58. (X160)
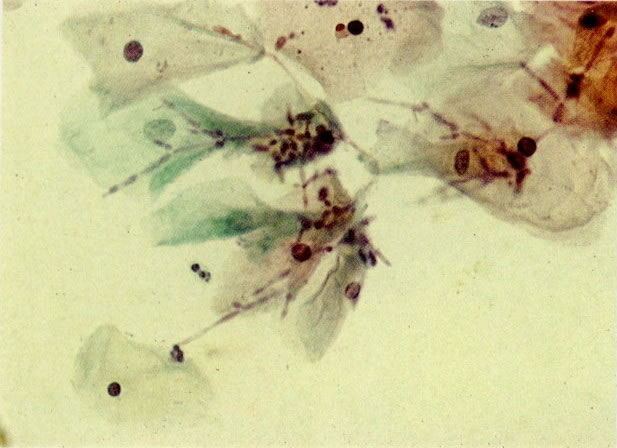
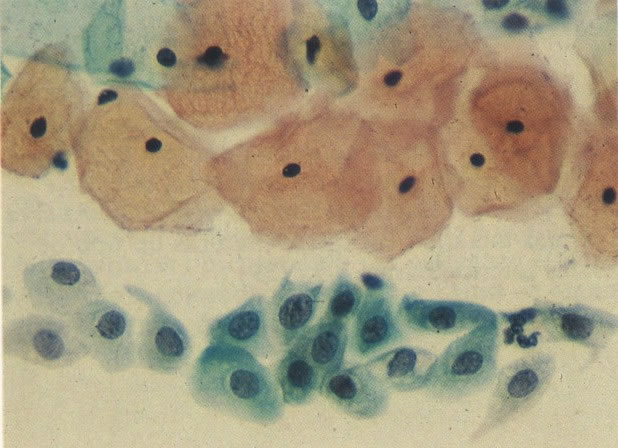
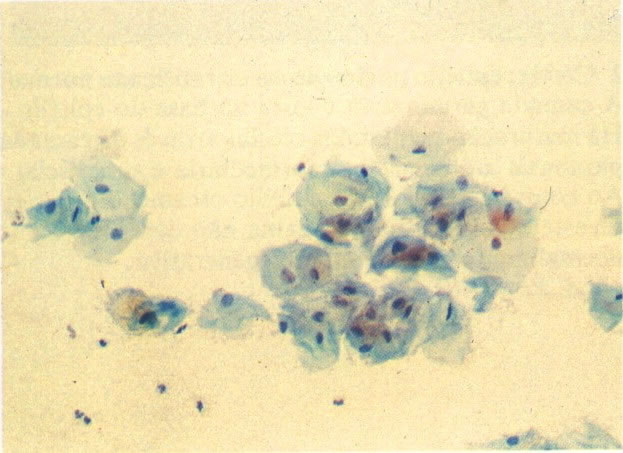
61. Candida. Além dos esporos e hifas este campo mostra grupamento de células escamosas. Este pode alertar o escrutinador para procurar pela presença de Candida. (X160)
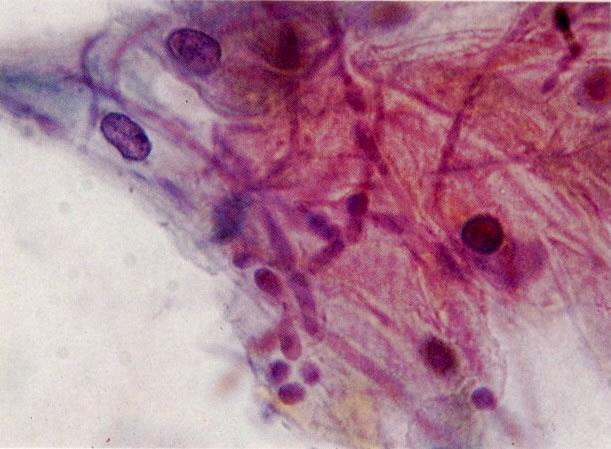
62. Candida. O grande aumento mostra a morfologia de esporos e hifas mais claramente. Para identificação precisa do tipo de fungo a cultura é necessária. O grupo Candida é achado mais comumente, assim alguns laboratórios usam esta terminologia. Outros preferem ser menos específicos e relatam “vistos esporos de fungos e hifas”. (X 400)
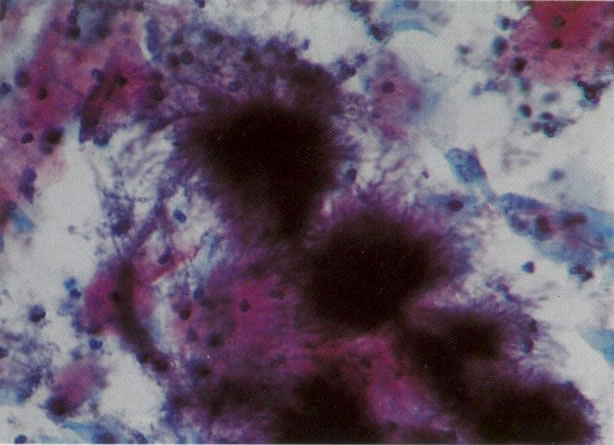
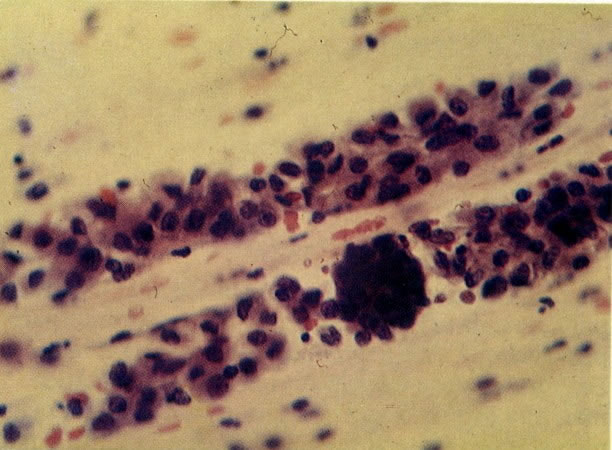
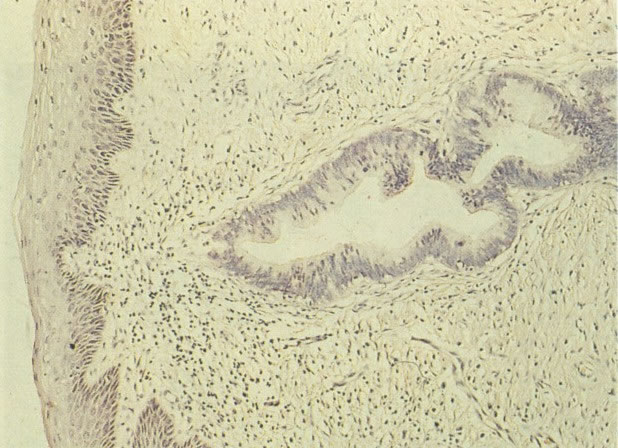
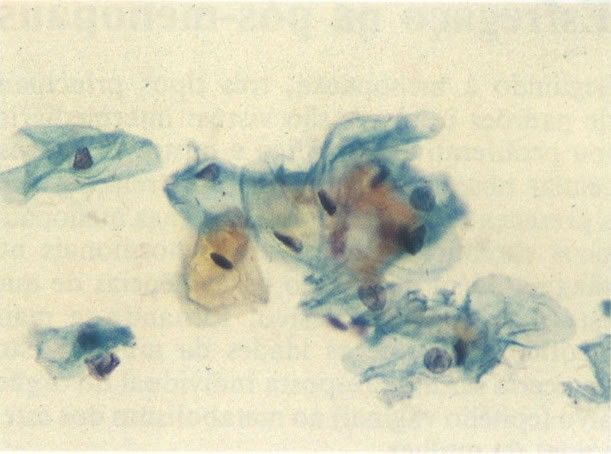
63. Actinomyces. Actinomyces são encontrados em esfregaços de mulheres usando um DIU (Gruppa et. al, 1976). Quando associado com dor pélvis e sangramento irregular poderia ser causa de doença inflamatória pélvica. Nestes casos o DIU é retirado para cultura confirmatória, mas na falta de sintomas é usual a notar o achado sem ação adicional. (X 400)
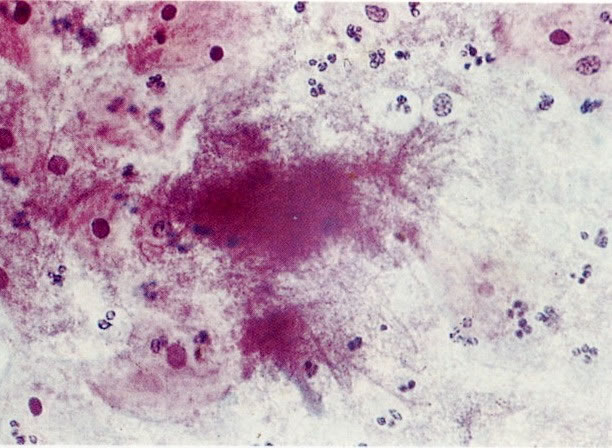
64. Actinomyces. Um outro exemplo, com borrão de coloração eosinofílica. (X 160)
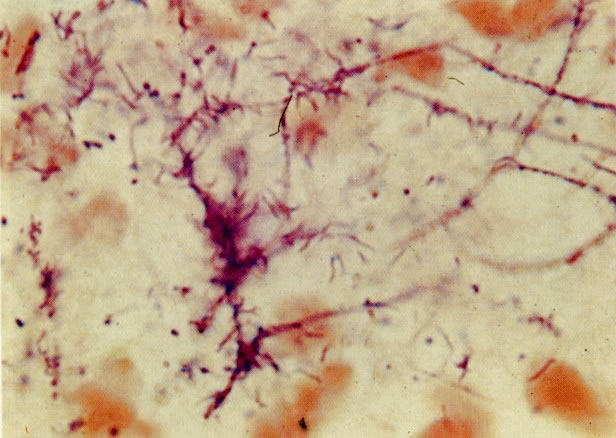
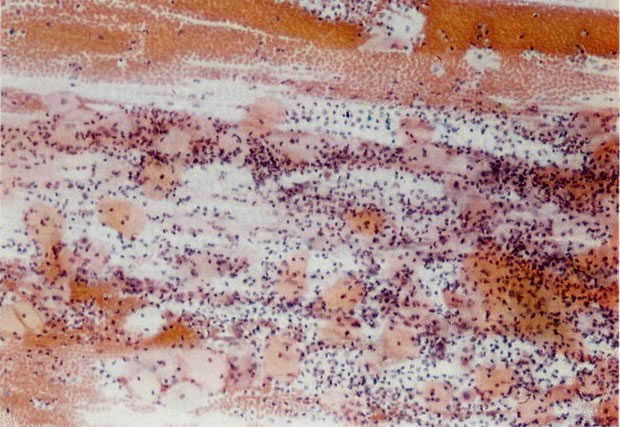
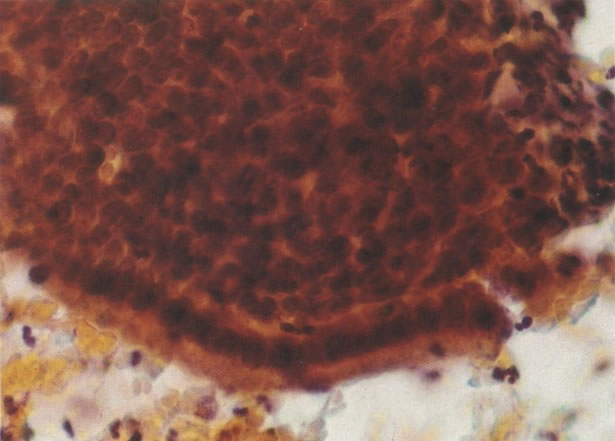
65. Actinomyces. Confirmação por cultura é difícil a menos que o DIU possa ser removido e feito sua cultura. A aparência morfológica de fios periféricos estendendo de uma área central densa pode ser imitada por uma coleção de fragmentos de restos. Contudo estes são usualmente gram-negativos, enquanto os Actinomyces são Gram-positivos. Este esfregaço corado com Gram mostra uma reação positiva. Neste caso a presença de Actinomyces foi confirmada pela cultura. (coloração Gram, X 620)
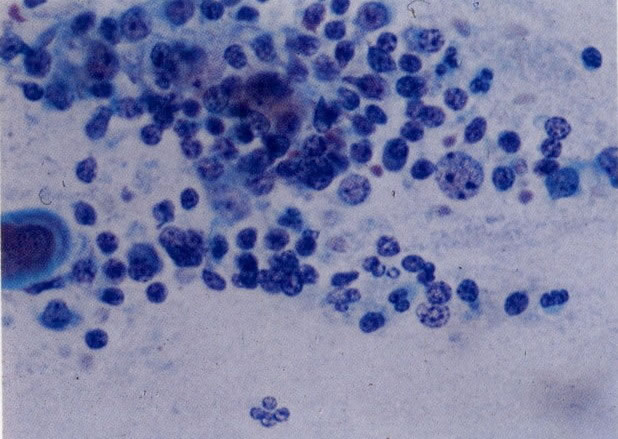
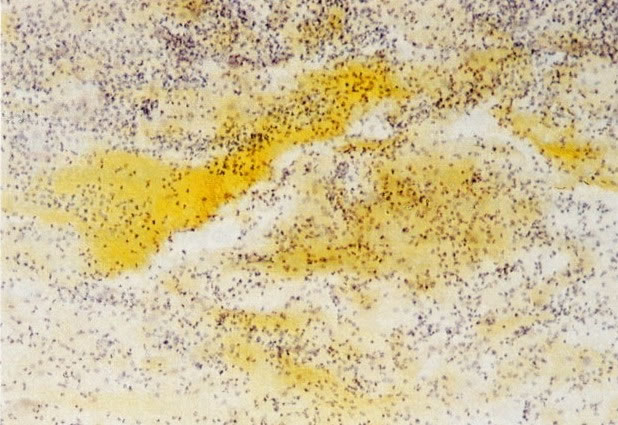
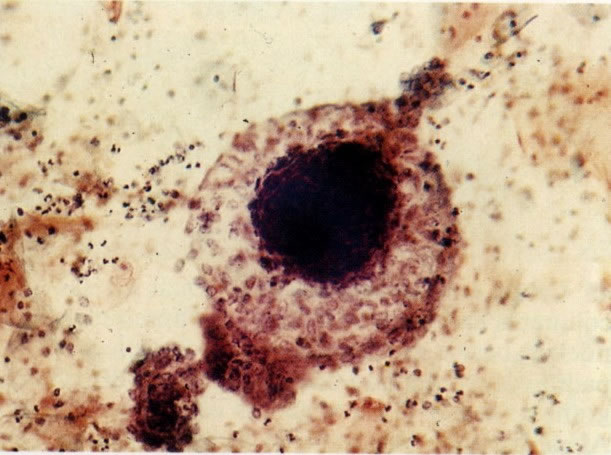
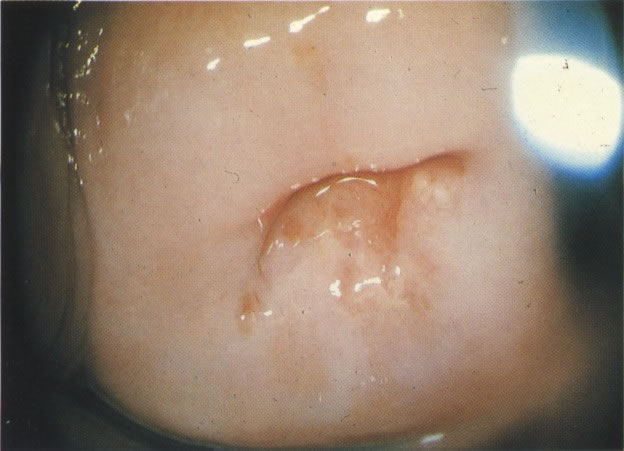
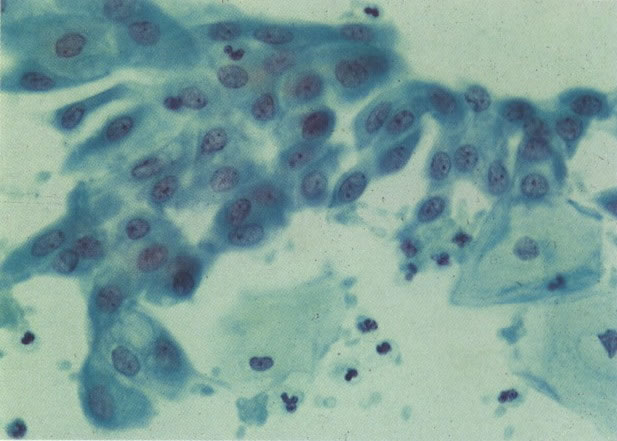
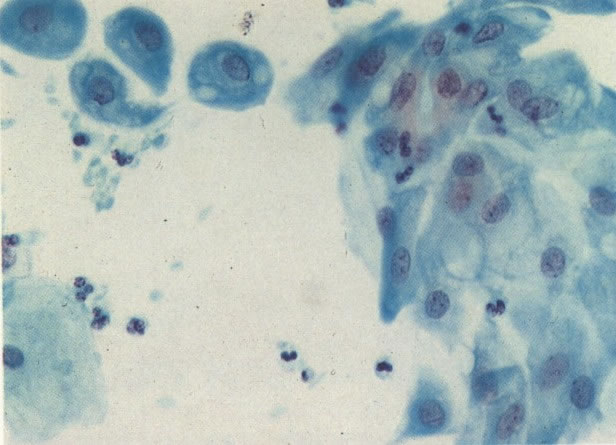
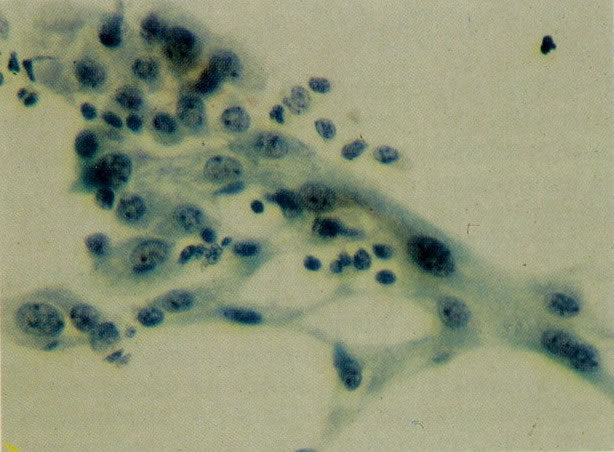
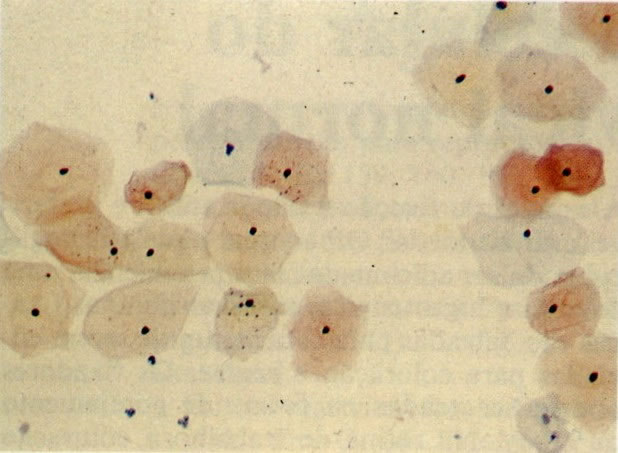
66.Chlamydia. Um diagnóstico firme de Chlamydia deve ser feito por cultura (a qual é difícil) ou por resposta antígeno/anticorpo. Em esfregaços cervicais as características morfológicas que causam suspeita de Chlamydia incluem uma reação linfocitária similar à da cervicite folicular. Esta é a apresentação vista neste campo. Além disso, corpos elementares cocóides eosinofílicos livres são vistos no citoplasma finalmente vacuolizado das células infectadas e mais particularmente quando os corpúsculos de inclusão e estão moldados em vacúolos perinucleares. Esta característica não é vista neste exemplo, mas a presença de Chlamydia foi confirmada por imunofluorescência. (Grupta et al. 1979). (X 250)
[Voltar]


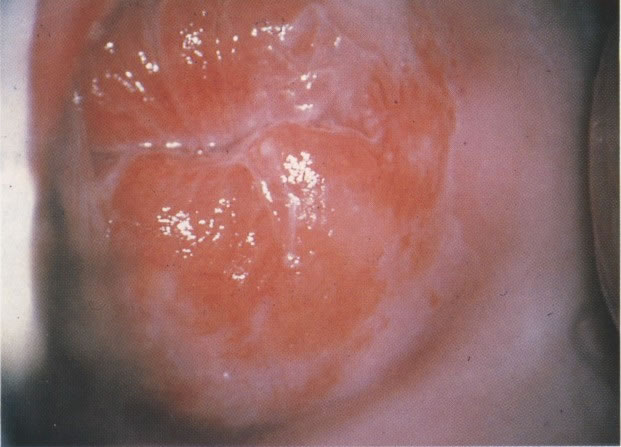
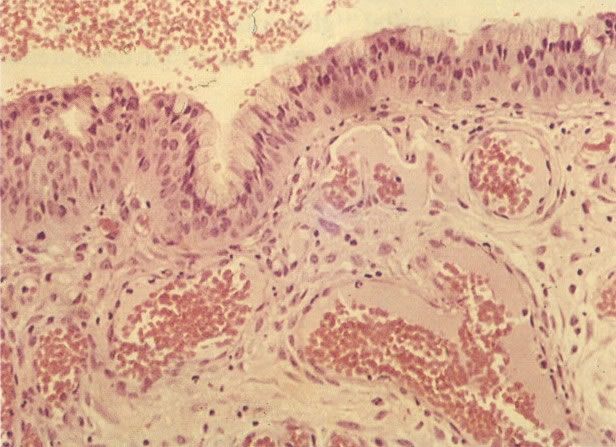
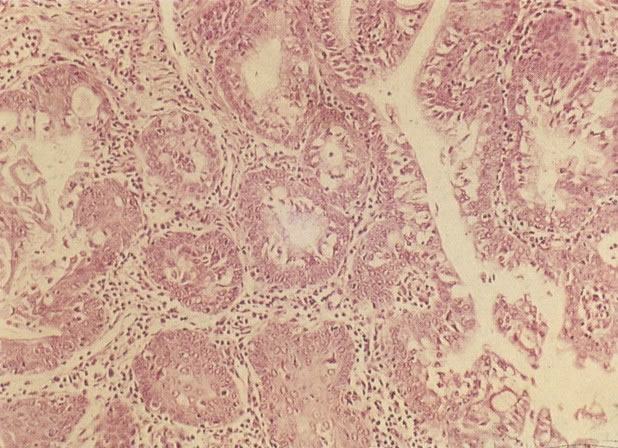
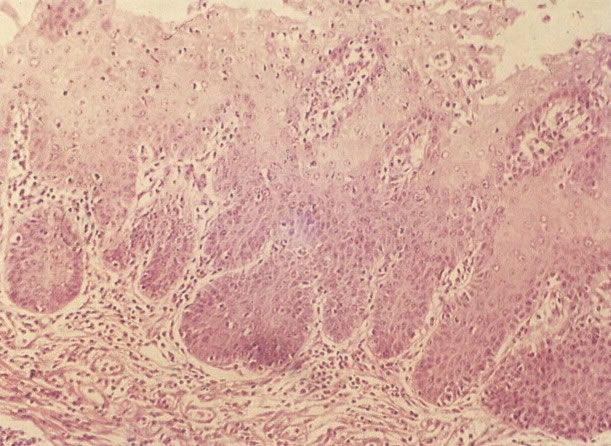

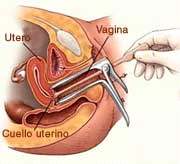 É a coleta de amostra para diagnóstico precoce do câncer de colo uterino. É um método de de coleta e não de diagnóstico.
É a coleta de amostra para diagnóstico precoce do câncer de colo uterino. É um método de de coleta e não de diagnóstico.