Considera-se de localização alta, a inflamação dos órgãos genitais situados acima do óstio uterino, com comprometimento do peritônio pélvico. As inflamações genitais altas não são frequentes na infância e na adolescência, pois, a atividade sexual e os ciclos grávido-puerperais raramente ocorrem naquela as fases da vida feminina.
Etiopatogenia
Bactéria sépticas (estreptococus, estafilococus, colibacilos, proteus e pseudomonas), gonococos e bacilo de Koch, são agentes infecciosos causadores de infecção pélvica. Cada um deles tem sua via de acesso preferencial. As bactérias sépticas valem-se de soluções de continuidade dos epitélios de revestimento, propagando se pelas vias linfática e sanguínea. O gonococo caminha em superfície, e atinge os órgãos pélvicos, ultrapassando o istmo uterino, a partir da infecção da cérvice. A tuberculose genital localiza-se, preferencialmente, nas tubas e no peritônio pélvico, sendo de localização secundária; admite-se que os focos primário se situem nos pulmões ou no trato gastrointestinais, e que a propagação se faça por via sanguínea. Todo processo inflamatório apresenta três fases em sua evolução: aguda, subaguda e crônica.
Os casos mais graves de infecção séptica de adolescentes decorrem de ciclos grávido-puerperais. Partos realizados a domicílio e abortamentos praticados em condições precárias de assepsia, ocasionam a infecção. Partindo da decídua, as bactérias atingem o miométrio e para pagam-se as demais estruturas comprometendo o peritônio pélvico e toda a cavidade abdominal.
A gonococcia alta é mais rara na infância na adolescência, mas são descritos casos de ascensão do gonococo, que compromete preferencialmente os anexos.
A tuberculose genital tem evolução peculiar, não ocorrendo, em geral, a fase aguda no processo inflamatório. As tubas e o peritônio pélvico são comprometidos inicialmente,, e o endométrio é atingido em cerca de 50% dos casos.
Diagnóstico
As informações sépticas e gonocócicas, de um lado, e as tuberculosas de outro, tem características próprias, com referência a seus aspectos clínicos.
Inflamações sépticas e gonocócicas
A anamnese revelará a ocorrência de atividade sexual, e de abortamentos e partos recentes.
A fase aguda da inflamação é caracterizada por dor intensa no hipogástrio nas fossas e ilíacas. A temperatura corporal é elevada. Náuseas, vômitos e sudorese, podem acompanhar o quadro sintomático. À palpação do abdome há intensa reação dolorosa; a manobra de descompressão brusca é, quase sempre, positiva. Coleções purulentas e eventualmente formadas encontram-se na pelve e em localizações mais altas: goteira parieto-cólica, espaço subfrênico e bloqueadas por alças intestinais. O toque é dificultado pela reação dolorosa intensa. O exame especular revela a saída de sangue e / ou secreção purulenta pelo colo do útero. O exame físico geral é da maior importância para se ajuizar da gravidade do quadro. As faces de sofrimento e o aspecto das mucosas devem ser observadas. A diurese deve ser rigorosamente controlada.
Indicam-se os seguintes exames complementares:
– Hemograma.
– Hemossedimentação – para registro inicial e controle de tratamento.
– punção do fundo de saco de Douglas: se o toque revelar abscesso pélvico.
– cultura e antibiograma: o material pode ser colhido pela pulsão referido no item 3, ou, no decorrer de laparotomia, por ocasião da drenagem de abscessos situados no abdome.
Infecção tuberculosa
A sintomatologia não é característica. Algumas referências colhidas pela na anamnese poderão, no entanto, conduzir à suspeita diagnóstica: dor hipogástrica, febrícula vespertina, anorexia e emagrecimento, antecedentes pessoais ou familiares da doença, antibioticoterapia anterior sem resultado, ciclos hipooligomenorréicos ou amenorréia secundária. Pelo exame físico geral, pode-se constatar panículo adiposo escasso e temperatura corporal discretamente elevada. O exame do abdome pode revelardor à palpação profunda no hipogástrio e nas forças ilíacas. O abdome pode apresentar se difusamente aumentado de volume, dando a impressão de conter formação cística; tal se verifica na presença de ascite bloqueada por alças intestinais e pelo epicolon.
Recorre-se a exames complementares para confirmação da tuberculose genital:
– radiografia do tórax.
– reação de Mantoux.
– curetagem de prova: o material obtida destinado exame histopatológico e inoculação em cobaias.
– laparoscopia.
– Laparotomia exploratória e biópsia de lesões suspeitas.
Tratamento
As medidas terapêuticas às seria adotadas têm dupla finalidade: combater a infecção e promover a recuperação morfológica e funcional dos órgãos afetados. Este último aspecto é da maior importância, tendo em vista a idade das pacientes, as quais se deve assegurar a capacidade reprodutora. A atitude conservadora recomendável porém, nem sempre pode ser adotada, pois em certos casos, a infecção põe em risco a vida das pacientes
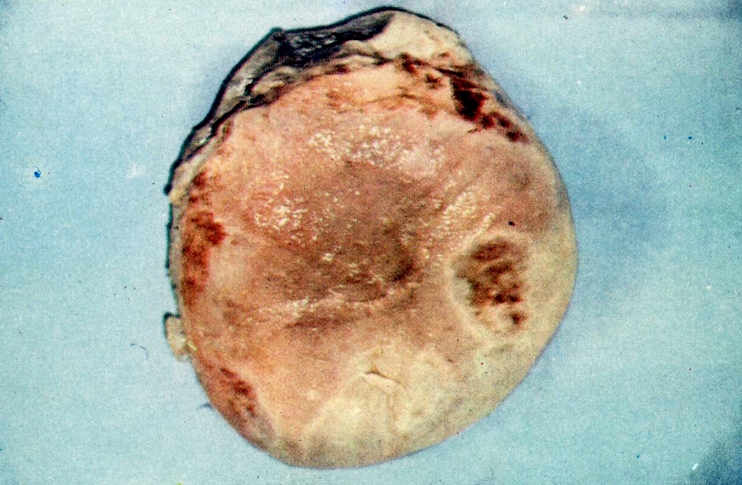 Necrose de útero. Aspecto externo
Necrose de útero. Aspecto externo
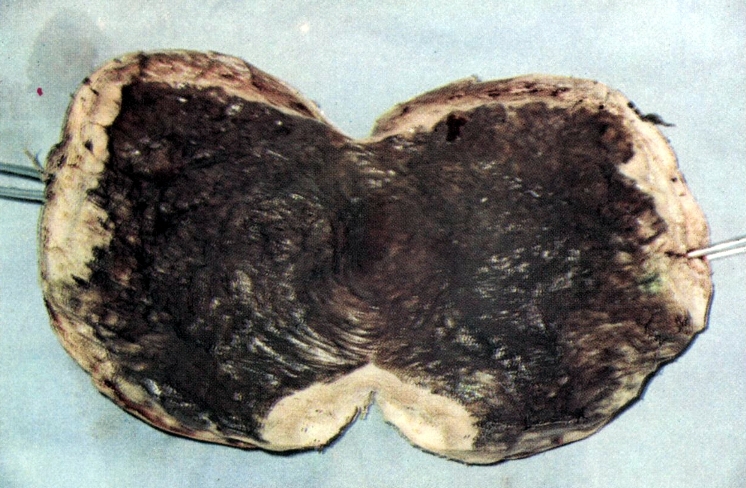 Necrose de útero. Aspecto interno
Necrose de útero. Aspecto interno
[Voltar]

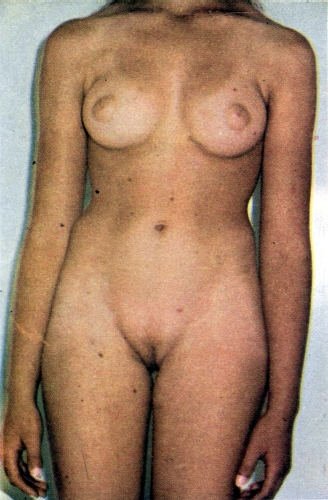 Forma de Morris.
Forma de Morris.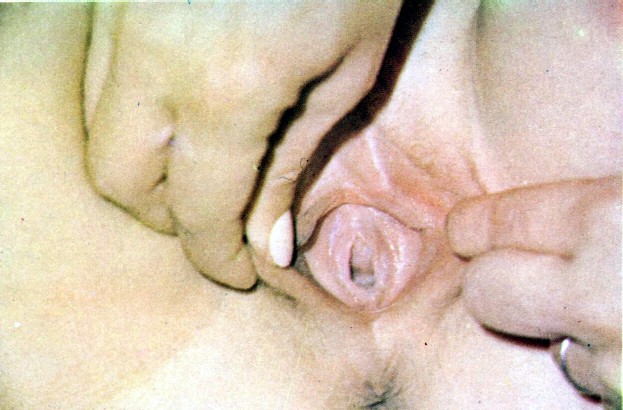 Genitália com vagina terminando em fundo cego.
Genitália com vagina terminando em fundo cego.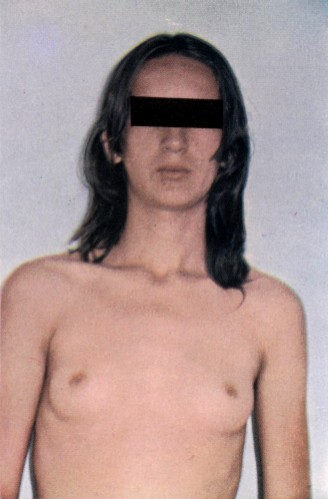 Forma de Lubs
Forma de Lubs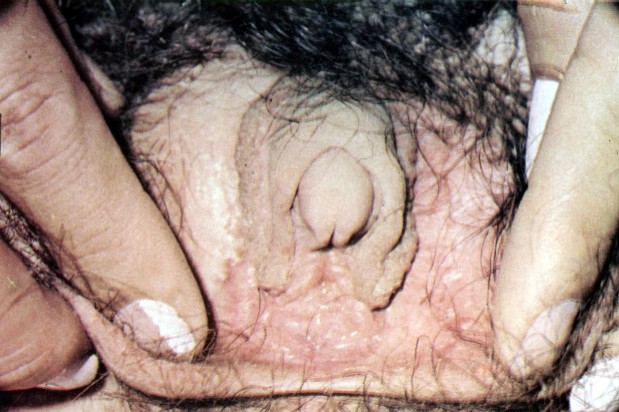 Forma de Lubs. Aspecto da genitália externa
Forma de Lubs. Aspecto da genitália externa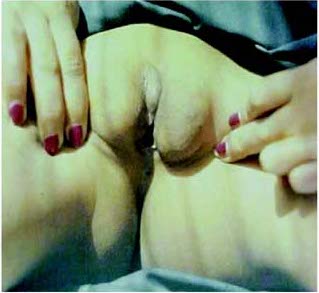 Forma de Reifenstein – genitália externa
Forma de Reifenstein – genitália externa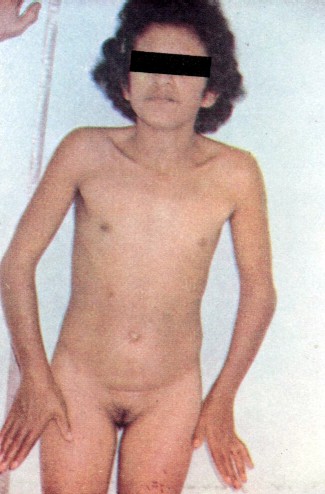 Síndrome de Ulrich-Turner
Síndrome de Ulrich-Turner