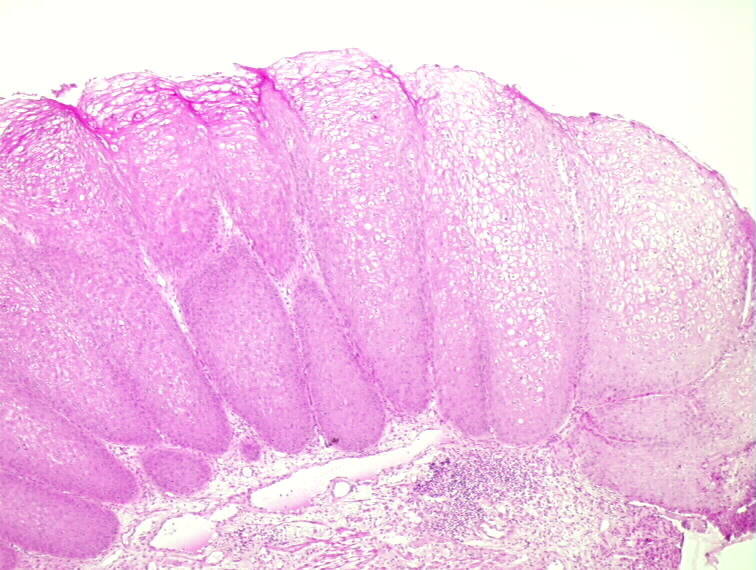
1 Espermatogênese
Os espermatozóides originam-se nos órgãos reprodutores masculinos ou testículos, através de uma sequência denominada espermatogênese. Se for considerado grosseiramente, o processo consiste do crescimento da célula, duas divisões celulares sucessivas e uma metamorfose das células resultantes, de corpos esféricos e estáticos a espermatozóides alongados e móveis. A espermatogênese é iniciada em estado diplóide (2n) ou não reduzida, nas células germinativas denominadas espermatogônias, que crescem e se transformam em espermatócitos primários. Estes espermatócitos primários entram logo em divisão meiótica (primeira divisão) e cada um produz dois espermatócitos secundários. Cada espermatócito secundário, por sua vez, entra na segunda divisão meiótica para produzir duas espermátides. Cada espermátide logo muda de forma, desenvolve um flagelo e torna-se um espermatozóide maduro.
Enquanto as células se dividem duas vezes, os cromossomos duplicam-se apenas uma vez. A redução do número cromossômico de 2n para n é feita na primeira divisão meiótica. As unidades de duas cromátides resultantes da divisão reducional são as cromátides-irmãs, sendo que o DNA de uma delas é proveniente da replicação anterior. Elas separam-se na segunda divisão meiótica, cada uma tornando-se parte de um espermatozóide maduro diferente. (3:35).
Os meninos nascem sem nenhuma espermatogônia nos testículos e também sem atividade nas células de sertóri que nem se diferenciaram, ainda, em células intersticiais de Leydig e essa diferenciação só ocorrerá após os seis anos de vida, quando as células de sertóri começam a se diferenciar transformando-se em células de Leydig que começam a estimular a diferenciação do epitélio interno dos túbulos seminíferos, fazendo com que ele converta suas células em espermatogônias (1:80).
2 Ovogênese
A ovogênese é essencialmente igual à espermatogênese no que se refere à divisão nuclear, mas com relação ao citoplasma é muito diferente. Durante a ovogênese, muito mais material nutritivo é acumulado em comparação com a espermatogênese. As células resultantes são de tamanho desigual. O material nutritivo (vitelo) não está dividido igulamente para as quatro células resultantes da sequência meiótica. Uma célula grande retém essencialmente todo o vitelo, enquanto as outras, denominadas corpúsculos polares, recebem muito pouco (3:40-41).
As diferenças de tamanho entre as quatro células deve-se ao deslocamento do núcleo do ovócito para a periferia, quando da síntese do vitelo. Como o núcleo está na periferia e a divisão ocorre geralmente onde se encontra o núcleo, formar-se-ão duas células diferentes, uma maior, o ovócito secundário que sai do ovário, e um glóbulo polar que é reabsorvido pelo ovário (5).
As ovogônias formam-se entre o final do segundo e o final do terceiro mês de vida intrauterina. Os ovócitos primários formam-se entre o final do terceiro mês e o final do sétimo mês de vida intrauterina, entrando em estado de latência ou parada de desenvolvimento denominada dictióteno ficando acima até o início da puberdade, quando farão sua primeira divisão reducional e passarão a ovócitos secundários, sendo esses que saem do ovário e, se fecundados, farão outra divisão, agora equacional, formando os óvulos e os segundos glóbulos polares. Não é o óvulo que sai do ovário e sim ovócito de segunda ordem (1:79,173; e 5).
[Voltar]

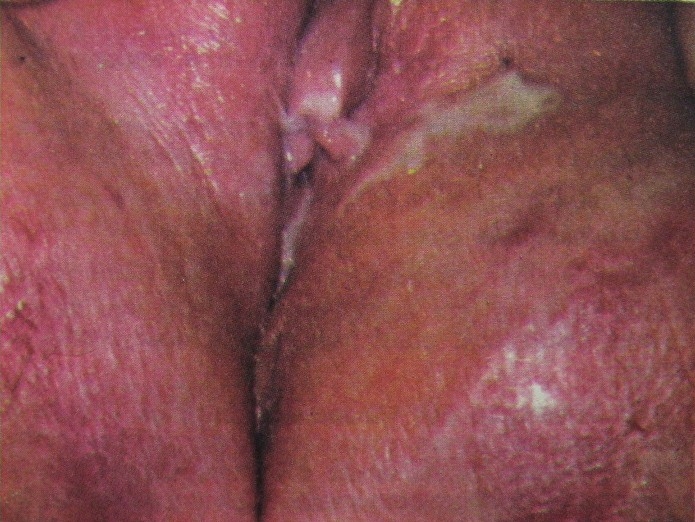 Vaginite gonocócica
Vaginite gonocócica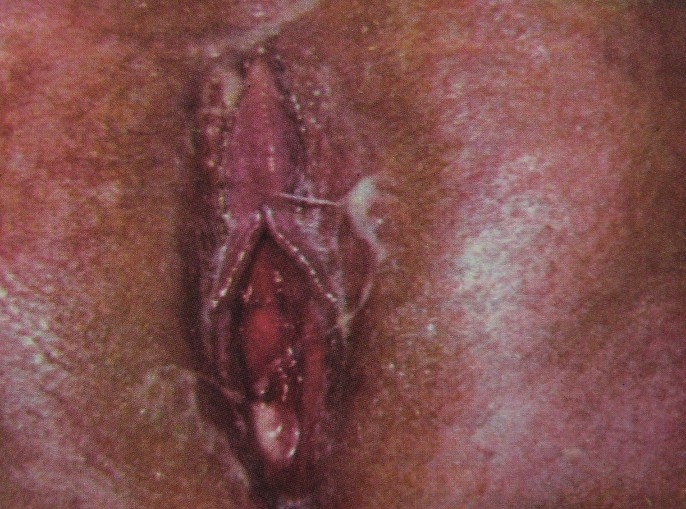 Tricomoníase
Tricomoníase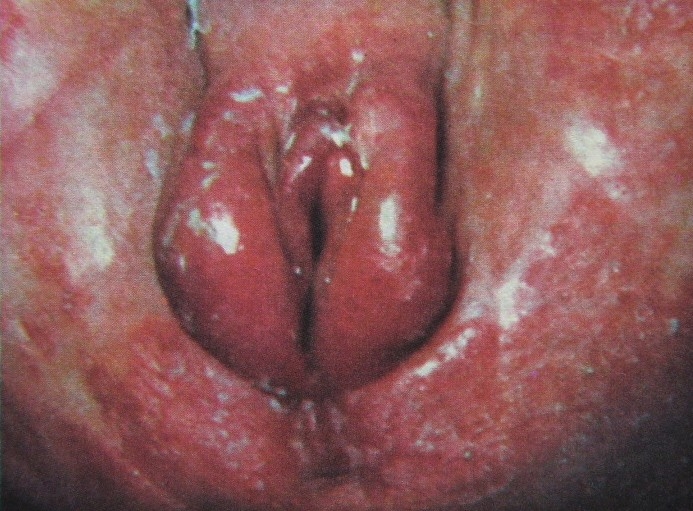 Candidíase
Candidíase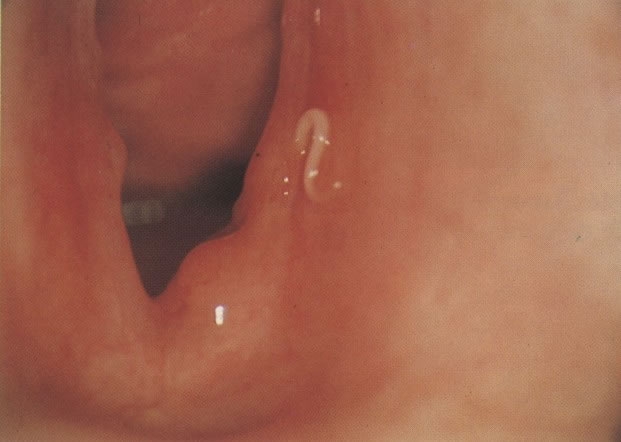 Vulvovaginite por Enteróbius
Vulvovaginite por Enteróbius
 Dois fragmentos de rocha e um caco de porcelana introduzido na vagina, por uma adolescente, com finalidade contraceptiva
Dois fragmentos de rocha e um caco de porcelana introduzido na vagina, por uma adolescente, com finalidade contraceptiva